Epilepsie is een chronische aandoening van de hersenen. Het wordt gekenmerkt door aanvallen die geen duidelijke oorzaak lijken te hebben. Voor de buitenstaander tonen deze aanvallen zich vaak als episodes van hevig schudden, maar beeld en duur verschillen sterk per type aanval: sommige aanvallen zijn kort en moeilijk waarneembaar, andere duren langer en zijn duidelijker zichtbaar.
Belangrijk: De term epilepticus is onjuist voor een persoon met epilepsie. Mensen met epilepsie worden meestal aangeduid als "mensen met epilepsie" of "patiënten met epilepsie". De term status epilepticus daarentegen verwijst naar een langdurige of herhaalde aanval zonder herstel tussen aanvallen en is een medische noodsituatie.
Symptomen en soorten aanvallen
- Gegeneraliseerde aanvallen: betrekken beide hersenhelften tegelijk. Voorbeelden: tonic-clonische (bewustzijnsverlies, stijfheid gevolgd door schokken), absence (kortdurend 'staren' en bewustzijnsverlies), myoclone (kortstondige schokjes), atone (plotseling verlies van spierspanning).
- Focale (partiële) aanvallen: beginnen in één hersengebied. Kunnen met behoud van bewustzijn (focale aware) of met verminderd bewustzijn (focale impaired awareness) optreden. Symptomen: ongebruikelijke bewegingen van een hand of mond, automatische handelingen, gevoelssensaties of zintuiglijke waarnemingen (aura's).
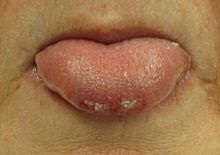
- Algemene tekenen tijdens of na een aanval: tongbeet, urine-incontinentie, blauw aanlopen (cyanose), verwarring of slaperigheid (postictale toestand), spierpijn, hoofdwond door val.
Oorzaken en risicofactoren
- Genetische factoren: bepaalde epilepsiesyndromen hebben erfelijke aanleg.
- Structurele afwijkingen: littekens door beroerte, tumor, aangeboren afwijkingen of hoofdtrauma.
- Infecties en ontstekingen: meningitis, encefalitis.
- Metabole en toxische oorzaken: lage bloedsuiker, elektrolytstoornissen, geneesmiddelen of alcoholonttrekking.
- Koorts bij jonge kinderen: (febriele) koortsstuipen; deze zijn meestal geen aanwijzing voor chronische epilepsie maar kunnen samenhangen met verhoogd risico.
Epilepsie wordt meestal gesteld wanneer iemand herhaalde ongevraagde (unprovoked) aanvallen heeft of een unieke aanval maar met een hoge kans op herhaling door een onderliggende afwijking.
Diagnose
- Een betrouwbare anamnese met ooggetuigenverslagen is vaak het belangrijkste.
- EEG (elektro-encefalografie) om elektrische activiteit van de hersenen te meten; kan afwijkingen aantonen maar is niet altijd doorslaggevend.
- Neuro-imaging (MRI/CT) om structurele oorzaken te zoeken.
- Laboratoriumonderzoek om stofwisselings- of toxische oorzaken uit te sluiten.
- In complexe gevallen: video-EEG-monitoring of neuropsychologisch onderzoek.
Behandeling
- Geneesmiddelen (antiepileptica): eerstekeuzebehandeling voor de meeste epilepsieën. Welk middel wordt gekozen hangt af van het type aanval, bijwerkingenprofiel, leeftijd, zwangerschapsoverwegingen en interacties met andere medicijnen.
- Chirurgie: bij goed afgebakende, medicijnresistente focale epilepsie kan operatieve verwijdering van het aangedane hersenweefsel effectief zijn.
- Neuromodulatie: zoals vagusnervestimulatie (VNS), diepe hersenstimulatie (DBS) of responsive neurostimulation (RNS) voor patiënten die niet goed reageren op medicatie en geen kandidaat zijn voor resectie.
- Dieettherapie: het ketogeen dieet kan effectief zijn bij bepaalde vormen van kinder-epilepsie.
- Leefstijl en aanvullende maatregelen: voldoende slaap, vermijden van bekende triggers (zoals alcohol of felle knipperende lichten bij photosensitiviteit), en het bijhouden van een seizuurdossier.
Eerste hulp bij een aanval
- Blijf rustig en houd tijd bij: noteer hoe lang de aanval duurt.
- Bescherm het hoofd en verwijder scherpe voorwerpen rondom de persoon.
- Laat de persoon vrij bewegen; beperk niet de bewegingen en steek niets in de mond.
- Draai de persoon op de zij (herstelpositie) zodra de hevige schokken stoppen en controleer ademhaling.
- Bel de hulpdiensten bij:
- aanhoudende aanval langer dan 5 minuten,
- een tweede aanval direct achter de eerste,
- als de persoon moeilijk ademt of niet terugkomt in bewustzijn,
- als er verwondingen of zwangerschap zijn, of als het de eerste bekende aanval is.
Risico’s en prognose
- Veel mensen met epilepsie reageren goed op behandeling en hebben weinig of geen aanvallen. Anderen hebben moeilijk behandelbare epilepsie en blijven aanvallen houden.
- Status epilepticus (aanhoudende aanval) is levensbedreigend en vereist onmiddellijke medische behandeling.
- Er bestaat een klein risico op Sudden Unexpected Death in Epilepsy (SUDEP). Het risico is hoger bij onbehandelde of slecht gecontroleerde gegeneraliseerde tonisch-clonische aanvallen. Goede controle van aanvallen vermindert dit risico.
Leven met epilepsie
Mensen met epilepsie kunnen een normaal leven leiden, maar soms zijn aanpassingen nodig: rijbewijsregels variëren per land en zijn afhankelijk van aanvalsvrijheid; beroepskeuze, sporten en zwangerschap vereisen vaak overleg met de behandelend arts. Psychosociale ondersteuning en lotgenotencontact kunnen helpen bij het omgaan met stigma, angst en depressie. Een seizure-alert-hond of medische ID kan in sommige gevallen zinvol zijn.
Wanneer contact opnemen met een arts
- Bij de eerste aanval.
- Als aanvallen langer duren of vaker voorkomen dan voorheen.
- Als bijwerkingen van medicatie optreden of als er plannen zijn om te stoppen met medicatie.
- Bij zwangerschap, plannen voor zwangerschap of bij andere grote veranderingen in gezondheid of medicatiegebruik.
Als u vragen heeft over specifieke symptomen, behandelingen of wetenschappelijke ontwikkelingen, bespreek deze met uw behandelend neuroloog of epilepsiecentrum. Goede voorlichting, tijdige diagnose en passende behandeling kunnen de levenskwaliteit van mensen met epilepsie aanzienlijk verbeteren.