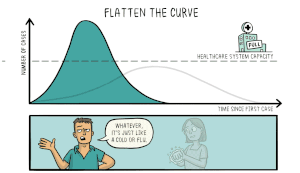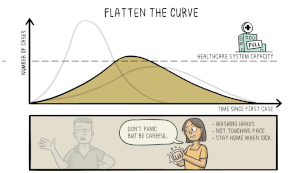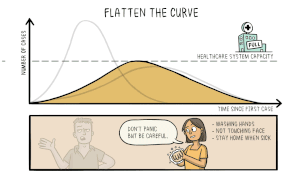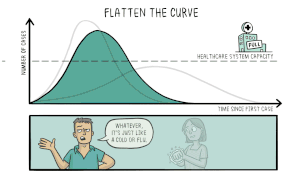
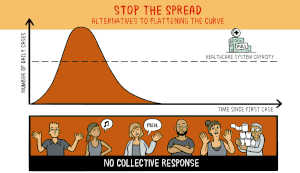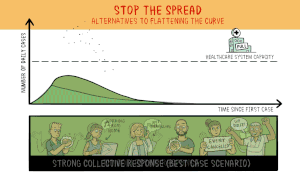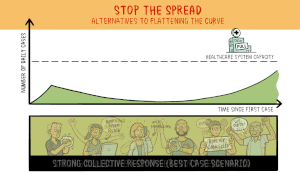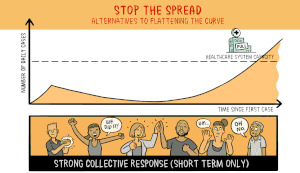
Het virus dat COVID-19 veroorzaakt is nieuw voor mensen. Dit betekent dat er geen geneesmiddelen zijn die kunnen voorkomen dat mensen COVID-19 krijgen of die hen kunnen behandelen als ze het toch krijgen. Wetenschappers werken hard aan het uitvinden en testen van nieuwe medicijnen. Sommige wetenschappers proberen een nieuw vaccin te ontwikkelen waardoor mensen geen COVID-19 meer kunnen krijgen. Andere wetenschappers testen medicijnen die voor andere ziekten worden gebruikt om te zien of die medicijnen ervoor zorgen dat mensen minder ziek worden als ze COVID-19 krijgen.
Vaccins
In april 2020 zei de groep Coalition for Epidemic Preparedness Innovations (CEPI) dat wetenschappers naar 115 verbindingen keken die een vaccin zouden kunnen zijn. Anthony Fauci, directeur van het Amerikaanse National Institute of Allergy and Infectious Diseases, zegt dat het 18 maanden duurt om een vaccin te testen om er zeker van te zijn dat het werkt en veilig is.
In april 2020 zeiden wetenschappers van de Universiteit van Pittsburgh dat zij een vaccin hadden gemaakt, genaamd PittCoVacc, en het hadden getest bij muizen.
Een ander team van wetenschappers onder leiding van Dr. Josef Penninger van de Universiteit van British Columbia vond een geneesmiddel uit met de naam APN01. Zij testten APN01 in gemanipuleerd menselijk weefsel. Dit zijn menselijke cellen die worden samengevoegd om zich te gedragen als een deel van het lichaam, maar het is geen heel dier of persoon. Zij voegden een eiwit toe dat "menselijk recombinant oplosbaar angiotensineconverterend enzym 2" (hrsACE2) werd genoemd en zagen dat het virus hierdoor geen cellen meer kon overnemen. Zij noemden hun hrsACE2 APN01.
Eind april 2020 zei een team van de Universiteit van Oxford dat zij een COVID-19 vaccin hadden ontwikkeld. De Amerikaanse National Institutes of Health testten het in resusapen, en het werkte. Omdat ze al hadden gewerkt aan een vaccin tegen een ander coronavirus, hadden ze een voorsprong bij het werken aan een vaccin voor SARS-CoV-2. Zij zouden proberen hun vaccin eind mei 2020 op 6000 mensen te testen, en dat hun vaccin in september 2020 klaar zou kunnen zijn voor gebruik door mensen.
In november 2020 zeiden twee bedrijven, Pfizer en Moderna, allebei dat hun vaccins enkele tests hadden afgerond. Beide waren meer dan 90% effectief. Beide bedrijven vroegen de Amerikaanse Food and Drug Administration toestemming om het vaccin aan mensen te gaan geven. Zowel de vaccins van Pfizer als die van Moderna zijn messenger RNA-vaccins die het lichaam leren het virus te herkennen. Ze zeggen dat mRNA-vaccins minder tijd kosten om te ontwikkelen en te maken dan eiwitten of hele-virusvaccins.
Een 90-jarige vrouw uit Noord-Ierland was de eerste die het Pfizer-vaccin kreeg op 8 december 2020.
Interferon beta
Een studie van een Brits bedrijf genaamd Synairgen toonde aan dat sommige patiënten met milde COVID-19 die interferon beta namen minder kans hadden om ernstige COVID-19 te ontwikkelen, en dat ze sneller beter werden. De artsen gaven de patiënten interferon-bèta door hen een spray te laten inademen. De studie werd uitgevoerd op 101 patiënten, wat niet veel is. De wetenschappers gaven sommige patiënten interferon-bèta en andere patiënten een placebo, een onschadelijke maar lege spray. De COVID-19 patiënten die het echte medicijn kregen, hadden 79% minder kans om een ernstig geval te ontwikkelen. Vanaf juli 2020 zijn de wetenschappers van plan om geïnhaleerde interferon-bèta te testen in een groter onderzoek met 400 patiënten om te zien of het echt helpt.
In tegenstelling tot hydroxychloroquine is interferon-bèta een algemeen gebruikt geneesmiddel. Het geven van interferon beta aan COVID-19 patiënten zou niet betekenen dat mensen met malaria of lupus medicijnen worden ontnomen.
Hydroxychloroquine
Sommige mensen dachten dat hydroxychloroquine, een geneesmiddel dat wordt gegeven aan mensen met malaria, lupus en artritis, zou kunnen werken tegen COVID-19. Eén studie uit China toonde aan dat COVID-19 patiënten die hydroxychloroquine namen sneller beter werden, maar de studie werd niet door vakgenoten beoordeeld. Andere studies in Frankrijk en China leken aan te tonen dat hydroxychloroquine hielp, maar de artsen vergeleken patiënten die hydroxychloroquine namen niet met patiënten die dat niet deden, zodat ze niet zeker konden zijn dat het de hydroxychloroquine was die hen hielp of dat het iets anders was. De Amerikaanse president Donald Trump zei dat hij hydroxychloroquine nam en vertelde andere mensen om het ook te nemen, maar Dr. Anthony Fauci, die deel uitmaakt van de officiële coronavirus task force van het Witte Huis, zei dat niemand met zekerheid kon weten of hydroxychloroquine werkte tegen SARS-CoV-2. In maart gaf de Amerikaanse Food and Drug Administration toestemming aan artsen om hydroxychloroquine en een ander medicijn, chloroquine genaamd, te geven aan COVID-19 patiënten, maar in juni vertelden ze artsen daarmee te stoppen. Tegen die tijd hadden meer studies aangetoond dat de geneesmiddelen niet veel hielpen en het hart van de patiënten konden schaden.
Remdesivir
Sommige wetenschappers denken ook dat het geneesmiddel remdesivir, dat werd uitgevonden als geneesmiddel voor Ebola, zou kunnen werken tegen SARS-CoV-2. Remdesivir werkt tegen andere virussen en het is al getest bij mensen, dus de artsen wisten al dat het de patiënten geen kwaad zou doen, ook al werden ze er niet beter van. Omdat de wetenschappers al wisten dat remdesivir veilig was, konden ze meteen beginnen met het testen ervan op mensen.
Artsen gaven remdesivir aan sommige COVID-19-patiënten op basis van compassie, wat betekent dat ze hen het geneesmiddel gaven omdat er geen andere behandeling beschikbaar was. 68% van de patiënten werd beter, 13% stierf en 25% had ernstige bijwerkingen. Maar omdat de studie geen controlegroep had, wat betekent dat deze patiënten niet werden vergeleken met andere COVID-19-patiënten die geen remdesivir gebruikten, en omdat slechts 53 mensen aan het experiment deelnamen, moeten wetenschappers meer studies uitvoeren voordat ze er zeker van kunnen zijn dat remdesivir werkt.
De voorzitter en CEO van het bedrijf dat remdesivir maakt, David O'Day, zei dat remdesivir misschien beter werkt bij sommige patiënten dan bij andere en vroeg wetenschappers om veel verschillende soorten studies uit te voeren. Op 3 juli keurde de Europese Commissie remdesivir goed voor gebruik bij de allerziekste COVID-19 patiënten.
Gilead Sciences, dat remdesivir maakt, brengt ongeveer 2.340 dollar per patiënt in rekening, en het heeft ermee ingestemd het grootste deel van zijn remdesivir naar de Verenigde Staten te sturen. In juli 2020 keurde de Drug Controller General van India de derde van drie generieke versies van remdesivir, gemaakt door Indiase bedrijven, goed. De goedkoopste daarvan kost 4800 roepies per injectieflacon, ofwel 64,31 dollar.
Antilichamen
Sommige wetenschappers gaven SARS en MERS aan lama's zodat het immuunsysteem van de lama's antilichamen, of natuurlijke geneesmiddelen, tegen die virussen zou maken, en zij vonden een paar antilichamen die werkten. In een studie van mei 2020 zeiden de wetenschappers dat dit ook zou kunnen werken met SARS-CoV-2.