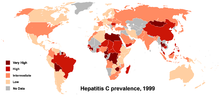
Hepatitis C wordt veroorzaakt door het hepatitis C-virus (HCV). In het wetenschappelijke systeem dat virussen benoemt en organiseert, maakt het Hepatitis C-virus deel uit van het hepacivirusgenus in de familie Flaviviridae. Er zijn zeven hoofdtypen HCV, "genotypen" genoemd. In de Verenigde Staten veroorzaakt het eerste genotype van HCV 70% van alle gevallen van hepatitis C (of 7 op de 10); het tweede genotype veroorzaakt 20% (of 2 op de 10); en elk van de andere genotypen veroorzaakt 1% (of 1 op de 100 gevallen). Het eerste genotype komt ook het meest voor in Zuid-Amerika en Europa.
Transmissie
In de ontwikkelde wereld is de meest voorkomende manier waarop mensen Hepatitis C krijgen intraveneus drugsgebruik (door drugs in een ader te spuiten met een naald die al is gebruikt door iemand met Hepatitis C). In de ontwikkelingslanden krijgen de meeste mensen Hepatitis C door bloedtransfusies (waarbij ze bloed krijgen dat is afgenomen van een persoon met Hepatitis C) of door medische zorg met instrumenten die niet voldoende zijn schoongemaakt nadat ze zijn gebruikt bij een persoon met Hepatitis C. In 20% van alle gevallen van Hepatitis C (of 1 op de 5 gevallen) is niet bekend wat de oorzaak van de infectie is, maar er wordt aangenomen dat veel van deze gevallen zijn veroorzaakt door intraveneus drugsgebruik.
Intraveneus drugsgebruik
In veel delen van de wereld is intraveneus (IV) drugsgebruik (met een naald drugs in een ader spuiten) een belangrijke risicofactor voor Hepatitis C (wat betekent dat mensen meer kans hebben om de ziekte te krijgen). Uit een onderzoek in 77 landen bleek dat in 25 van deze landen (waaronder de Verenigde Staten) tussen 60% en 80% (of 6 tot 8 op de 10) van alle intraveneuze drugsgebruikers Hepatitis C had. In twaalf van de landen in het onderzoek had meer dan 80% van alle intraveneuze drugsgebruikers Hepatitis C. Wereldwijd zouden maar liefst tien miljoen intraveneuze drugsgebruikers Hepatitis C hebben; de hoogste aantallen bevinden zich in China (1,6 miljoen), de Verenigde Staten (1,5 miljoen) en Rusland (1,3 miljoen). Studies hebben ook aangetoond dat op plaatsen waar veel intraveneuze drugsgebruikers zijn, de kans groter is dat mensen Hepatitis C hebben. Zo hebben gevangenen in de Verenigde Staten tien tot twintig keer meer kans op Hepatitis C dan de algemene bevolking (de mensen in het algemeen).
Blootstelling aan gezondheidszorg
Mensen lopen het risico Hepatitis C te krijgen als zij bloedtransfusies (waarbij iemand bloed van een ander krijgt), bloedproducten (waarin bloed of delen van bloed zijn verwerkt) of orgaantransplantaties (waarbij iemand die een nieuw orgaan nodig heeft, een orgaan van een ander krijgt) krijgen, als deze zaken niet zijn gescreend (of getest) op het Hepatitis C-virus. In de Verenigde Staten is er sinds 1992 universele screening - wat betekent dat alle bloed en organen worden getest voordat ze aan een andere persoon worden gegeven. Voor die tijd was ongeveer één op de 200 eenheden bloed drager van het hepatitis C-virus; sinds 1992 is slechts één op de 10.000 tot 10.000.000 eenheden bloed drager van het virus. De reden dat er nog steeds een laag risico is, in plaats van helemaal geen risico, is dat het bloed van een persoon pas ongeveer 11-70 dagen na het krijgen van de ziekte positief test op het Hepatitis C-virus. Dus af en toe kan het gebeuren dat de screeningstests de infectie van een persoon niet detecteren als die persoon minder dan 11-70 dagen voor het geven van bloed Hepatitis C heeft opgelopen. Hoewel screening op Hepatitis C zeer goed werkt, screenen sommige landen bloed- en orgaandonaties nog steeds niet op de ziekte vanwege de kosten.
Soms komt een gezondheidswerker per ongeluk vast te zitten met een naald die is gebruikt bij een persoon met hepatitis C. Als dit gebeurt, heeft de gezondheidswerker een kleine kans - ongeveer 1,8% - om besmet te raken. De kans is groter dat de werknemer besmet raakt als de naald waarmee hij werd geprikt hol was, of als de naald diep in zijn huid stak Het is ook mogelijk dat het hepatitis C-virus zich verspreidt als het slijm van een besmette persoon in contact komt met het bloed van een andere persoon; het risico hierop is echter klein. Het virus kan niet worden verspreid als het slijm van een besmette persoon de intacte huid van een andere persoon raakt (huid die heel en niet beschadigd is, zonder wonden).
Hepatitis C kan ook worden overgedragen (of verspreid) via ziekenhuisapparatuur die niet voldoende is gereinigd na gebruik bij een geïnfecteerde persoon. Hepatitis C kan worden verspreid via naalden, spuiten en medicijnflesjes (of containers) die opnieuw worden gebruikt, via infuuszakken (die worden gebruikt om medicijnen in iemands lichaam te pompen) en via chirurgische apparatuur die niet steriel is (of schoon en vrij van ziektekiemen). In Egypte, dat het hoogste besmettingspercentage ter wereld heeft, zijn medische en tandheelkundige faciliteiten met slechte zorg- en schoonheidsnormen de meest voorkomende reden dat Hepatitis C zich verspreidt.
Geslachtsgemeenschap
Wetenschappers weten niet of Hepatitis C kan worden overgedragen (of verspreid) via seks. De kans op Hepatitis C is groter bij mensen die risicovolle seksuele handelingen verrichten (seksuele handelingen waardoor ze veel meer kans hebben om Hepatitis C te krijgen). Het is echter niet bekend of dit komt door het seksuele gedrag van deze mensen, of omdat deze mensen ook intraveneuze drugs gebruikten. Er lijkt geen risico te bestaan dat Hepatitis C kan worden verspreid via seksueel contact tussen een heteroseksueel paar (een man en een vrouw; gewoonlijk een "hetero"-paar genoemd) als geen van beide personen seks heeft met iemand anders. Er lijkt een risico van verspreiding van Hepatitis C te bestaan als één persoon al een seksueel overdraagbare infectie heeft, zoals HIV of genitale ulceratie; of als twee mensen seks hebben op een manier die wonden veroorzaakt aan de bekleding van het anale kanaal (zoals anale penetratie - de ene persoon stopt zijn penis in de anus van de andere persoon). De regering van de Verenigde Staten zegt dat de meeste mensen alleen condooms hoeven te gebruiken om zich tegen Hepatitis C te beschermen als zij meer dan één seksuele partner hebben.
Lichaamspiercings
Mensen die tatoeages laten zetten, lopen ongeveer twee tot drie keer meer kans om Hepatitis C te krijgen. Dit kan komen door gereedschap dat niet steriel is (niet schoon of vrij van ziektekiemen), of doordat de kleurstoffen die voor het tatoeëren worden gebruikt, besmet zijn (het Hepatitis C-virus is erin terechtgekomen).
Tatoeages of piercings die zijn gezet vóór het midden van de jaren tachtig of door mensen die niet professioneel (niet deskundig) zijn, lopen een grotere kans om Hepatitis C te verspreiden, omdat zij waarschijnlijk instrumenten hebben gebruikt die niet steriel waren. Het risico om Hepatitis C te krijgen is zeer groot in gevangenissen; in de Verenigde Staten deelt bijna de helft van alle gevangenen niet steriel tatoeagegereedschap. Als een tatoeage echter wordt gezet in een erkend bedrijf (dat zich moet houden aan regels voor het reinigen van gereedschap en het voorkomen van de verspreiding van ziekten), is er bijna geen risico dat u Hepatitis C oploopt door de tatoeage.
Contact met bloed
Omdat Hepatitis C wordt verspreid door bloed-op-bloedcontact, kunnen persoonlijke verzorgingsapparaten die in contact komen met bloed - zoals scheermesjes, tandenborstels en manicure- of pedicureapparatuur of andere vormen van bloed-op-bloedcontact - de ziekte verspreiden als ze worden gedeeld. Om de verspreiding van Hepatitis C te voorkomen, moeten mensen voorzichtig zijn met snijwonden, zweren of iets anders dat bloedingen veroorzaakt. Hepatitis C wordt niet verspreid door informeel contact, zoals knuffelen, kussen of het delen van eet- of kookgerei.
Overdracht van moeder op kind
Hoewel dit niet vaak voorkomt, kan een zwangere vrouw die Hepatitis C heeft de ziekte doorgeven aan haar baby bij de geboorte, of aan haar foetus tijdens de zwangerschap. Dit gebeurt in minder dan 10% van alle zwangerschappen (minder dan 1 op de 10 zwangerschappen). Als een zwangere vrouw Hepatitis C heeft, kan niets worden gedaan om de kans te verkleinen dat zij haar baby de ziekte geeft. Als de vrouw lang aan het bevallen is, is de kans groter dat de baby tijdens de bevalling besmet raakt. Borstvoeding lijkt de ziekte niet te verspreiden. Artsen zeggen echter dat een besmette moeder geen borstvoeding moet geven als haar tepels gebarsten en bloedend zijn, of als haar virale belasting (de hoeveelheid Hepatitis C-virus in haar bloed) hoog is.
_-_en.svg.png)