De ziekte van Creutzfeldt-Jakob (uitgesproken als KROITS-felt YAH-kohb) of CJD is een neurologische ziekte. Het is degeneratief (het wordt erger met de tijd); het kan niet worden genezen, en het veroorzaakt altijd de dood. CJD wordt soms een menselijke vorm van de "gekke-koeienziekte" (boviene spongiforme encefalopathie, of BSE) genoemd. BSE is in feite een oorzaak van één zeldzame vorm van de ziekte van Creutzfeldt-Jakob; de twee zijn niet dezelfde ziekte.
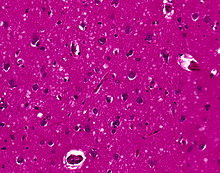
CJD wordt veroorzaakt door een infectieuze agens die prion wordt genoemd. Prionen zijn eiwitten die verkeerd gevouwen zijn. Prionen maken kopieën van zichzelf door correct gevouwen eiwitten te veranderen in verkeerd gevouwen vormen. CJD zorgt ervoor dat hersenweefsel zeer snel ongezond wordt. Terwijl de ziekte de hersenen vernietigt, ontstaan er gaten in de hersenen. De textuur van de hersenen verandert en wordt als een keukenspons.
Vormen en oorzaak
Er bestaan meerdere vormen van CJD:
- Sporadische CJD — de meest voorkomende vorm; ontstaat zonder aanwijsbare oorzaak (ongeveer 85–90% van de gevallen).
- Familiaire (erfelijke) CJD — veroorzaakt door een mutatie in het PRNP-gen; familieleden kunnen verhoogd risico hebben.
- Iatrogene CJD — zelden overgedragen via besmet medisch materiaal (bijvoorbeeld onjuist gesteriliseerde neurochirurgische instrumenten, dura mater-transplantaten of vooraf gebruikte hormonen uit menselijke hypofyseweefsels).
- Variant CJD (vCJD) — geassocieerd met blootstelling aan BSE-gevaar (gevallen van vCJD zijn zeldzaam maar kregen veel aandacht tijdens BSE-uitbraken).
Symptomen
De ziekte begint doorgaans plotseling en verergert snel. Belangrijke klachten en verschijnselen zijn:
- Verlies van geheugen en cognitieve achteruitgang — verwarring, desoriëntatie, veranderingen in persoonlijkheid en moeite met denken.
- Bewegingsstoornissen — onhandigheid, stijfheid, spiertrillingen (myoclonieën), problemen met lopen en coördinatie (ataxie).
- Visuele problemen — wazig zien of verlies van gezichtsvermogen bij sommige patiënten.
- Psychiatrische symptomen — depressie, angst, prikkelbaarheid en soms hallucinaties.
- Slaapstoornissen — ernstige slaapverstoring komt vaak voor.
De combinatie en de snelheid van voortschrijding kunnen variëren per patiënt en per vorm van CJD.
Diagnose
De diagnose wordt gesteld op basis van klinische kenmerken en gespecialiseerde onderzoeken. Onderzoeksinstrumenten zijn onder andere:
- Neurologisch onderzoek — beoordeling van cognitieve functies, motoriek en reflexen.
- MRI van de hersenen — kan karakteristieke afwijkingen laten zien, zoals hyperintensiteiten in de basale ganglia of thalamus.
- EEG (elektro-encefalogram) — kan periodieke scherpe golfcomplexen aantonen bij sommige vormen.
- Liquoronderzoek (CSF) — markers zoals 14-3-3-eiwit, verhoogde tau-eiwitwaarden of moderne tests zoals RT-QuIC kunnen helpen bij de bevestiging.
- Genetisch onderzoek — bij vermoeden van familiale CJD wordt het PRNP-gen getest.
Definitieve bevestiging van CJD kan alleen door neuropathologisch onderzoek (bijvoorbeeld hersenbiopsie of autopsie) worden geleverd, maar dit is vaak niet nodig of gewenst vanwege de risico's.
Behandeling en zorg
Er is momenteel geen genezende behandeling voor CJD. De zorg is primair ondersteunend en gericht op het verlichten van symptomen en het verbeteren van comfort. Mogelijke maatregelen:
- Pijnbestrijding en behandeling van spierspasmen of epileptische verschijnselen.
- Medicatie voor slaapstoornissen, angst of depressie waar nodig.
- Fysiotherapie, ergotherapie en logopedie om functioneren zo lang mogelijk te behouden en complicaties te beperken.
- Palliatieve zorg en psychosociale ondersteuning voor patiënt en familie, inclusief zorgplanning en rouwverwerking.
Onderzoek naar gerichte behandelingen is gaande, met benaderingen als remming van prionvorming, immunotherapie en genetische technieken, maar tot nu toe zijn er geen bewezen effectieve geneesmiddelen.
Besmettelijkheid en preventie
Prionen zijn bijzonder resistent tegen conventionele sterilisatiemethoden (zoals standaard autoclaveren). Daarom gelden in ziekenhuizen strikte voorzorgsmaatregelen bij operaties en procedures die hersen- of zenuwweefsel kunnen blootstellen. Preventieve maatregelen omvatten:
- Gebruik van wegwerpinstrumenten waar mogelijk of speciale sterilisatieprotocollen voor instrumenten die aan hoog-risicoweefsels zijn blootgesteld.
- Beperking van het gebruik van humane hypofysehormonen en zorg voor strenge bloed- en weefselveiligheidsprocedures.
- Surveillance en rapportage van gevallen door volksgezondheidsinstanties om mogelijke uitbraken of transmissieroutes te detecteren.
Prognose
De prognose bij CJD is slecht. De ziekte vordert meestal zeer snel; de meeste patiënten overlijden binnen enkele maanden tot een jaar na het begin van de symptomen. De mediane overleving voor sporadische CJD ligt typisch rond 4–6 maanden; minder dan 10% leeft langer dan twee jaar. Prognose kan variëren afhankelijk van de vorm van CJD en individuele factoren.
Frequentie en onderzoek
CJD is zeldzaam: de incidentie is ongeveer 1 geval per miljoen inwoners per jaar wereldwijd voor sporadische CJD. Familiaire vormen en vCJD zijn nog zeldzamer. Onderzoek naar de natuur van prionen, verbeterde diagnostische tests en mogelijke behandelingen gaat door in internationale onderzoeksnetwerken.
Ondersteuning voor patiënt en naasten
Gezien de snelle achteruitgang en de emotionele belasting is vroegtijdige betrokkenheid van een multidisciplinair team (huisarts, neuroloog, palliatief team, psycholoog, maatschappelijk werker) belangrijk. Families hebben vaak behoefte aan:
- Informatie over ziekteverloop en zorgopties.
- Praktische ondersteuning bij dagelijkse zorg en medische beslissingen.
- Emotionele en rouwbegeleiding.
Als u of een familielid symptomen heeft die lijken op die van CJD, neem dan contact op met uw huisarts of een neuroloog voor beoordeling en mogelijke doorverwijzing. Alleen een specialist kan verdere diagnostiek en advies over zorg en veiligheid geven.